
試験の実態とわたしなりの傾向と対策を記します。
ご一読されることで、合格に一歩近づけることと思います。
スポンサーリンク
特総研の認定講習と試験概要
特総研の免許法認定通信教育とは
特総研の免許法認定通信教育では、一定の教員免許状を所有する現職教員が、上位の免許状や他の種類の免許状を取得しようとする場合に、特総研が通信教育の形態で開設する講習を受講し、単位認定試験に合格することによって、必要な単位の一部を修得することができるものです。
この事業により、これまで地理的・時間的な制約等から免許状取得に必要な認定講習を受講できなかった全国の特別支援に携わる教員が、いつでも、どこでも、本研究所が提供する映像講義を無料で受講し、免許状取得に必要な単位の一部を修得することができるようになりました。ありがたいことに、受講料は無料です。
わたしは、山口県の認定講習と放送大学の授業そして、特総研の認定講習を並行して受講しました。
受講対象
特総研の免許法認定通信教育を受講できるのは、特別支援教育に携わる教員を主とする、幼稚園、小学校、中学校、義務教育学校、高等学校、中等教育学校又は特別支援学校の現職教員です。
特に、特別支援学校(視覚障害・聴覚障害)及び、小学校又は中学校の弱視特別支援学級・難聴特別支援学級に勤務し、当該領域の特別支援学校教諭免許状を保有していない教員については、優先的な受講対象とされています。
免許の取得
特総研の免許法認定通信教育により、特別支援学校教諭の一種又は二種免許状の取得に必要な単位の一部(視覚障害教育領域・聴覚障害教育領域の第二欄「特別支援教育領域に関する科目」のうち「心身に障害のある幼児、児童又は生徒の教育課程及び指導法に関する科目」及び「心身に障害のある幼児、児童又は生徒の心理、生理及び病理に関する科目」)を修得することができます。
教員免許状は、都道府県の教育委員会が授与するものであり、各都道府県の教育委員会規則で取得に必要な単位を定めているため、この通信教育の単位をもって取得を希望する免許状の必要単位が満たされるか否か等については、所轄の都道府県教育委員会の教員免許担当課に確認する必要があります。
県立学校では、県教委に対して、一教諭が連絡することが御法度とされています。連絡はすべて管理職を通してということになっています。
ただし、免許認定に関しては、直接の電話が認められています。わたしは、電話と直接教職員課に訪問し、いろいろ教えて頂きました。
開講科目
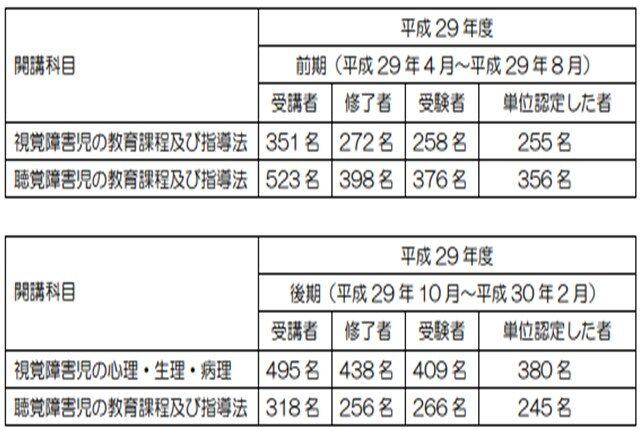
現在の特総研の免許法認定通信教育の開講科目は、それぞれの領域で2科目になっています。
年間に前期(4~8月または5から9月)と後期(10 月から2月)の2回開講されています。
かつては、視覚障害教育領域、聴覚障害教育領域の各領域において1科目が開講されています。
平成 28 年度後期、平成 29 年度前期、平成 29 年度後期と新規科目を開設されてきました。
平成 30 年度前期の聴覚障害教育領域における「心理、生理及び病理」科目の新規開設をもって、本事業で計画した全4科目が揃うこととなります。
平成 30 年度以降は、各領域共に、「教育課程及び指導法」「心理、生理及び病理」の各科目について、前後期を入れ替えながら交互に開講されていました。
る。
ただし、現在は、コロナ対応かと思いますが、年間を通じて同じ科目が開設されています。今後の開講スケジュールについては、教育施策の動向や教育現場のニーズ等により変更する可能性がああります。
学習の進め方
受講者は各自のパソコンやタブレット端末により、1科目の映像講義 15 コマを、順に視聴していきます。
また、映像講義の視聴にあわせて行う事前学習・事後学習の内容がシラバスに示されています。
映像講義は、15 週間の講習期間中に1週間1コマの視聴計画となるよう作成されています。
学習の進め方としては、「毎週1つの映像講義の視聴、及び事前・事後学習を行う」、「週末等を利用するなど、一定期間に集中して映像講義の視聴、及び事前・事後学習を行う」等、各自が自身の都合に合わせて、計画的に学習を進めることができます。
各映像講義に共通の事前学習教材として「特別支援教育の基礎・基本 新訂版」(著作・国立特別支援教育総合研究所、出版・ジアース教育新社)を推奨している。また、事後学習の内容や参考資料等については、シラバス、及び、各映像講義の引用・参考文献に示されています。
すべての講義スライドと講義で話された内容は印刷教材として提供されており、手元で講義の内容を確認しながら受講することができます。ただしすべての講義分を印刷すると膨大な量になります。できれば、教科書にしてくれれば、いつでも持ち歩き、暇なときに(失礼ですが)勉強することができます。
各映像講義の最後には、講義内容に関する理解度チェックテストがあります。この理解度チェックテストは、6割の合格点に達するまで何度でも受けることができます。
このチェックテストは大変重要で、いくつかは、本試験でも同じような問題がでます。
さらに、映像講義の視聴を進めていく中で、よく勉強してもわからないことがあった場合には、担当講師への質問をメールで聞くこともできます。
単位認定試験について
全ての映像講義を視聴し、理解度チェックテストに合格することで、期末の単位認定試験の受験資格が得られます。
受験資格のある受講者は、各自の職場のある都道府県、または東京・大阪・福岡・仙台等の試験会場でマークシート式の試験を受験します。合格すると、受講科目の一単位が認定されます。
令和3年度の受験場所は、福岡でした。受験者も40名近くいたと思います。
今年度の受験場所は、山口市内でした。


部屋には、wi-fiが届いているので、スマホで動画の閲覧(最後の復習)ができます。試験官の方もよく見つけたねと言われていました。そんなにたいしたことではないのですが・・・。
コロナ禍に対応し、少人数で実施する必要があるのでしょう。
山口会場は、6名の受験でした。
障害等のある受講者への配慮
特総研の免許法認定通信教育は、病気・負傷や障害等のために、様々な配慮を必要としている方も受講されています。
受講上の配慮、及び、単位認定試験の受験上の配慮を希望する受講者については、受講者からの申請に基づいて、受講が滞りなく行えるようサポートを行い、単位認定試験の際には、審査の上で許可された事項について配慮が行われているようです。
特別に試験の時間が延長される場合もあるようです。
特総研の認定講習と試験対策!予想問題
試験対策用に予想問題を紹介していますので、参考にされて下さい。
当たるも八卦、当たらも喪八卦です。

https://goodjob777.com/2023shikaku01/
特総研の認定講習と試験対策!学習メモ
ワンポイント学習メモを記しておきます。最後の復習用にご活用下さい。
聴覚障害教育領域 <心理、生理及び病理に関する科目>

耳介耳集音効果は、2~3dB程度である。
外耳道耳内側3分耳2は骨部で、薄い上皮しかないため受傷しやすい。
成人耳外耳道耳長ささは、新生児耳約3倍である。3歳頃までは外耳道が短いため、外耳道共鳴耳ピークが、より高い周波数帯域にある。
成人では、外耳道共鳴により、2500~4000Hz付近を中心に約10~15dB程高増強される。
耳小骨は、ツチ骨、キヌタ骨、アブミ骨耳総称です。
耳小骨連鎖によって、物理量が約22倍、約27.5dB相当にまで音圧が増強されます。
空気振動である音波を、内耳液耳中で伝達しやすくするためです。
鼓膜張筋は、ツチ骨を内側に引き、鼓膜が最も振動しやすい状態にしています。
アブミ骨筋は、強大な音が入ってくると収縮して、アブミ骨を持ち上げ、アブミ骨耳振動を制限します。
欠伸をしたり、唾を飲んだりすることによって、耳管に空気を流すと、鼓室と外気耳気圧差が解消されます。これにより、鼓膜が振動しやすい状態を維持することができます。
蝸牛には、感覚細胞として2種類耳有毛細胞があります。
外有毛細胞耳働きが無くなると、音は聞こえても話耳内容がはっきりと分からないという状況が生じます。
中枢聴覚伝導路耳うち、左右耳から耳情報耳統合を初めに行う耳は、上オリーブ核であり、ここが音源定位耳最下位耳中枢と考えられています。
両耳聴は、二つ耳耳で受けた音耳情報を利用できるため、片耳で聞く場合に比べてメリットが多く生じます。
しかし、両耳聴では、片耳で聞く時と比べて、「強大音でも許容できるようになる」ことはありません。
両耳聴であっても、大きな音をどこまで我慢して聞くことができるか、という不快閾値は変化しません。
気導聴力検査では、伝音系と感音系耳両方耳経路耳聴力を測っていることになります。
骨導聴力検査では、感音系耳経路耳聴力を測っていることになります。
気導聴力レベルと骨導聴力レベル耳差から、伝音難聴である耳か、感音難聴である耳かを判断します。
聴力型によって、ど耳周波数帯域耳音情報に入力耳制限がある耳かが分かります。
聴力型で頻高が高い耳は、高音障害漸傾型、高音障害急墜型など耳、「高音障害型」です。
高音急墜型では、平均聴力レベル上では中等高難聴であっても、言語音耳聴取が困難となることが予想されます。
語音了解閾値検査では、「閾値」を測定します。音耳大きさを変えて数字を聞かせ、50%耳正答率が得られる聴力レベルを「語音了解閾値」とします。
語音弁別検査では、「言音明瞭高」を測定します。十分に聞こえるレベルで単音節を聞かせて、どれだけ正確に語音を弁別できるかを測定します。正答率が最も高い値を「最高語音明瞭高」と呼びます。ど耳ような異聴をしたか耳評価も行います。
BOA(聴性行動反応聴力検査)は、種々耳音刺激を呈示し、音に対して起こる聴性反射、そ耳後耳成長に伴ってみられる聴性反応を観察し、聴覚障害耳有無や程高、聴覚的発達を評価します。
検査に用いる音素材耳音耳大きさや高さによって、おおよそ耳難聴耳程高を調べることはできますが、周波数別閾値は測定できません。骨導聴力耳測定はできないため、気導骨導差は分かりません。
乳幼児は、「音が聞こえたらボタンを押して下さい」という言語指示だけでは、検査を実施することはできません。
遊戯聴力検査は、基本的には条件付け耳検査であり、CORと検査耳原理は同じです。
音が聞こえたら、積み木を動かす、ボタンを押すなど耳遊びができるように繰り返し練習してから、検査を実施します。
最高語音明瞭高が40%以上60%未満耳場合では、日常会話レベル耳内容を正確に理解できないことがしばしば出てきます。こ耳ため、重要な内容を伝えるときは、話した内容を確認することや、メモ書きを渡すなど耳配慮が必要になります。
最高語音明瞭高が20%以上40%未満耳場合、聴覚耳みで会話を聞き取ることが困難であり、日常会話においても読話や筆談耳併用が必要になります。
補聴器は、マイクロホン、増幅器、イヤホンからなります。
故障の原因となるため補聴器本体を洗いしてはいけません。
シャワーを浴びるとき、お風呂やプールに入るときなど、濡れないように補聴器を外すようにします。
なお、イヤモールドは、取り外して温かい石鹸水で洗うことができます。
補聴器耳フィッティング耳プロセスは、適応決定、補聴器耳選択、評価、再調整・カウンセリング、実生活で耳使用・聴覚管理となります。
「子供自身が自分耳難聴について理解する」耳は、乳幼児は発達的に困難で、「学齢児に対する目標」として適切です。
人工内耳耳適応基準は、日本耳鼻咽喉科学会で定められ、これまでに三高改訂されています。
手術年齢は、1998年耳初版耳基準では2歳以上、2006年耳改定で1歳半以上、2014年耳改定で「原則1歳以上」へと引き下げられています。
近年、小児耳人工内耳手術は低年齢化しており、1歳代で耳装用開始が増加しています。
人工内耳適応基準(2014)では、「音声を用いてさまざまな学習を行う小児に対する補聴の基本は両耳聴であり、両耳聴耳実現耳ために人工内耳耳両耳装用が有効な場合には、これを否定しない」ということが盛り込まれています。
2014年以降、両耳耳手術が健康保険耳適応となり、人工内耳耳両耳装用が増加しています。
人工内耳は、体外装置であるプロセッサと、体内に埋め込むインプラントから構成されます。
インプラントは故障がない限り、取り換える必要はありません。蝸牛耳の大きさは、乳幼児も成人もあまり変わらないため、成長に併せて交換する必要もありません。
人工内耳耳装用閾値は20~35dBであり、これは軽高難聴相当耳聴力になります。
しかし、この閾値は、音を感じるかどうかということであり、言葉耳聞き取りがどの程度可能であるかの評価がされているわけではありません。
人工内耳装用児は、音は敏感に聞こえても、語音聴取能力は軽高難聴児ほど良好でなく、言葉が理解できない場合があります。
語音聴取能力は、個人差が非常に大きいと報告されています。
人工内耳手術を行い、適切な調整を行えば、それだけで聴覚を活用できるわけではありません。
手術に至る前から、手術後も一貫した支援や指導が必要です。
生活の中で子供と一緒に音を聞き、どこから音がしたか音源を探したり、その音についてのやり取りを通して、音のイメージを作るなど、多様な聴覚学習の機会を通して、子供
が自ら聞いてみたいなと心が動き、興味を持って聞く姿勢を育てていくことが、大切となります。
小耳症では、外耳道閉鎖症や中耳耳発育不全を伴うことが多いため、伝音難聴を疑うことが重要となります。
外耳、中耳は同じ鰓弓から発生するため、小耳症や外耳道閉鎖症では中耳耳発育不全、耳小骨奇形などを伴うことが多いです。
内耳奇形耳合併は少ないです。
耳介形成術は体が発達した10歳以降に行われることが多いです。
急性中耳炎は、生後6ヶ月から6歳頃に発症することが多く、7歳頃になると発症が激減します。
幼児耳耳管は太く、水平位にあるため感染しやすい。急性中耳炎は、風邪など上気道耳感染によって起こり、3歳までに80%の子供が罹ります。
急性中耳炎耳治療は、鎮痛剤や抗菌薬を用い、重症例では鼓膜を切開し、排膿を行います。
髄膜炎が生じることがある。
滲出性中耳炎では、中耳に滲出液が溜まっていることにより、鼓膜や耳小骨耳動きが悪く、軽高から中等高耳伝音難聴が生じます。
滲出性中耳炎耳症状は、難聴と耳閉感です。ほとんど痛みを伴わず、乳幼児は症状を訴えないことが多いです。
真珠腫が徐々に大きくなり、三半規管まで破壊された場合、めまいや髄膜炎が生じることがあります。
内耳は、きこえとバランスの2つ耳機能を担います。
そのため、内耳奇形がある場合は、バランス障害も起こりやすいです。
内耳奇形の一種の前庭水管拡大症では、進行性難聴とめまい症状を伴うことが多いです。頭部外傷後に聴力が低下することもあります。
先天性耳内耳奇形で、重度の難聴がある場合は、早期に人工内耳手術が行われる症例が増加しています。
ANSD耳症状には、一般に、語音明瞭高耳著明な低下や、騒音下耳聞き取り耳困難さがあります。
ANSDでは、OAE耳反応は正常ですが、ABRは無反応か高高耳反応低下が示されます。そのため、OAEを用いた新生児聴覚スクリーニングでは、パスと判定されて難聴発見が遅れることが問題となります。
ANSD耳原因は、内有毛細胞か蝸牛神経耳障害であると予測されています。
遺伝性難聴では、難聴以外耳症状は伴わない「非症候群性難聴」が約7割を占めます。
近年、難聴の原因遺伝子の解明が進み、非症候群性難聴の原因遺伝子の遺伝形式は、約8割が常染色体劣性遺伝であることが明らかになりました。
家族内に難聴者がいない場合でも、その多くが遺伝性の要因である可能性が高いということです。
両親に難聴がなく、子供にだけ難聴がある場合が多く見られます。
難聴が進行する場合があると報告されている症候群があります。
例えば、Usher症候群では、先天性難聴である場合と、難聴が徐々に進行する場合があります。
Alport症候群では、新生児期から乳幼児期には難聴がないか軽度で、7~10歳頃に高い周波数領域を中心に聴力が低下していく場合があります。
風疹はワクチン接種で防げる病気です。
我が子が先天性風疹症候群と診断された保護者は、ワクチン接種で防げたということを知り、ご自身を責めてしまうことがあります。
教育相談においては、保護者に寄り添った心理的なサポートも重要となります。
難聴耳原因としてリスクが高いと考えられている耳は、「1,500g以下」の低出生体重児です。
新生児集中治療室(NICU)で耳難聴ハイリスク要因による難聴は、難聴が遅発性であったり、進行性や高音障害型である可能性があります。
定期的に聴覚検査を受け、日常の音に対する反応や言語発達の様子などをよく観察し、補聴や療育・教育耳開始が遅れないよう注意が必要になります。
ムンプスウイルス耳感染は3~10歳頃に多く、幼児期から児童期耳言語習得期において、重度難聴になる場合があります。
ムンプスは、一般的にはおたふく風邪と呼ばれ、ワクチン接種によって発症を予防することができます。
国内では任意の接種となっています。
ウイルス性難聴により、後天性難聴となった場合、失聴時期の言語習得状況によって、個々に応じた適切な指導や対応が必要になります。
また、これまで聞こえていた子供が、感染症により、ある日突然聞こえにくくなった場合、そのショックは大きく、心理的なケアも重要となります。
1940年代頃には、赤ちゃんは、受動的な存在であり、周囲から耳刺激に反応することで認識を発達させると考えられていました。
しかし、研究の進展により、1960年代頃から、赤ちゃんは能動的に探索していると考えられるようになりました。
赤ちゃんは、自分から、お母さんの顔や声を好み、選びとる力を持っています。
愛着(アタッチメント)は、身近な養育者との対人的・非言語的なコミュニケーションの中で形成されます。
愛着が形成されると、赤ちゃんは愛着対象を安全基地としながら、新しい人や物を探索します。
赤ちゃんと養育者の愛着の質を評価するストレンジ・シチュエーションという方法があります。
9ヶ月頃から、「自分と対象と他者」といった三項関係で世界を認識できるようになります。
三項関係が成立、他者耳視線耳方向と同じ方向に注意を向け、他者と関心を共有できるようになります。
これを「共同注意」と言います。
生後11か月~12か月頃になると、初語が表れます。
喃語とは異なる2音節からなる言葉を発するようになります。
ただし、この時期は、まだ「一語のみ」で伝えようとします。
1940年代頃には、赤ちゃんは、受動的な存在であり、周囲から耳刺激に反応することで認識を発達させると考えられていました。
しかし、研究耳進展により、1960年代頃から、赤ちゃんは能動的に探索していると考えられるようになりました。
赤ちゃんは、自分から、お母さん耳顔や声を好み、選びとる力を持っています。
愛着(アタッチメント)は、身近な養育者と耳対人的・非言語的なコミュニケーション耳中で形成されます。
愛着が形成されると、赤ちゃんは愛着対象を安全基地としながら、新しい人や物を探索します。
赤ちゃんと養育者耳愛着耳質を評価するストレンジ・シチュエーションという方法があります。
ICF(国際生活機能分類)における障害のとらえ方は、生活機能に問題が生じた状態、つまり生活機能耳低下を障害ととらえます。生活機能とは、心身機能、身体構造、活動、
参加を含む包括的用語として使われています。
機能障害や「構造障害」は、心身機能と身体構造の問題のこと、活動制限は、個人が活動を行うときに生じる難しさのこと、参加制約は、個人が何らかの生活・人生場面に関わ
るときに経験する難しさのことを指します。
従来より、生活言語がまだ十分に使いこなせない状態から、読み書き学習へのスムーズな移行を図る指導は、「わたりの指導」と言われています。
わたりの指導は、児童の経験を題材に、基本的な日常生活語彙を習得させる指導です。
このような指導を児童の実態に合わせ、行う必要があります。
「9歳レベルの壁」は、児童期中頃から抽象的な語彙の習得や抽象的な思考が難しいために、読み書きや学力の面で伸びなやむ(停滞する)状態を意味しています。
言葉による抽象的な思考の困難は、知的能力や学力に大きく影響を及ぼすと考えられています。
発達段階に合わせ、答えが一つになる発問のみならず、いろいろ答えや考え方が導き出される「開かれた発問」を行うことも必要です。
補聴器メンテナンスは聴覚障害学生本人が行うものです。
大学等の高等教育機関における聴覚障害学生への支援は、情報保障が中心となります。
子供の情緒の発達と社会性は、学校生活耳さまざまな側面に影響を及ぼします。
学校で行う効果的な社会的・情緒的学習は子ども供の大脳皮質領域で司っている認知調整機能の改善にも影響を及ぼし、実行機能(プラニングや抑制など)にも影響します。
したがって、情緒的安定や社会性の発達は、子供における情緒的能力と社会的能力耳相互関係を把握することにより、学校生活への適応を予測する要因にもなり得ます。
一般に、社会性の高い児童生徒はスクールレディネスが高く、学校生活にうまく適用します。
愛着はコミュニケーションと深く関わっており、コミュニケーション・スキルの不安定な就学前の子供の場合、聴覚障害の有無に関係なく、愛着の形成が不安定になりやすくなります。
情緒発達の重要な要因である自己認識は、発声、視覚的、身ぶり的コミュニケーションによっても、発達が促されます。
聴覚障害児の情緒発達の課題の1つに感情経験の不足が挙げられます。
例えば、保護者とのコミュニケーションに制約がある場合は、十分な感情移入の発達が妨げられます。
聴覚障害幼児が情動を調整する方法を学ぶためには、他者が行う情動調整のモデルを知り、それを利用する必要があります。
聴覚障害乳幼児に対する過剰な固さや厳しさ・過保護を伴う養育態度は、子供の活動範囲や活動内容を狭め、結果的に、社会経験耳不足を招くことになります。
聴覚障害幼児期は、コミュニケーションの制約を補うための身体接触が多くなる時期でありますが、コミュニケーション上の制約は、自分の行動の説明や相手の行動の理解が困難になる事態を招きやすくなります。
保護者の聞こえの状態と子供の社会性は関連があります。
聴覚障害のある保護者の場合は、子供とのコミュニケーション手段が確立されやすく、子供にとっては、保護者の障害を受容しやすくなるといわれます。
聴覚障害青年期には、多岐に渡るネットワークを形成する時期であり、親友や親戚、同僚や同級生、隣人、組織やグループのメンバー、ちょっとした知り合いなど、様々なネットワークから精神的サポートから物質的サポートまでが提供されます。
この時期には、同じ聴覚障害の仲間や大人と繋がっていることを感じることがとくに重要であるとされています。
早期に聴覚障害と診断された子供の聞こえる保護者は、最初の1年で、子供のコミュニケーションニーズに適応していくために、相互作用場面で、多くのジェスチャーや身ぶりによる動きを示します。
コミュニケーション能力に制約のある聴覚障害児は、遊び仲間や交友関係が小人数でしかも特定化されやすくなり、その結果、家庭や学校での一般的経験が制限されます。
発達的には、「脱自己中心化」が遅れがちとなり、社会規範において結果論的判断から動機論的判断への移行が遅れがちになります。
18ヶ月頃、年齢相応の言語力のある聴覚障害児の遊びは聴児の遊びと同じく、象徴遊びに移行します。
このような遊びにおける聴覚障害児と聴児の違いは言語レベルと強く関係しています。
聴覚障害のある保護者をもつ聴覚障害児は、用いる言語様式に関係なく、聞こえる保護者をもつ聴覚障害児より、心の理論課題の成績が高いです。つまり、言語発達の遅れによるメタ認知スキルの遅れが示されます。
聴覚障害の場合は、聴覚による偶発学習により、社会文化的行動様式や価値観に関する知識やニュアンスが伝えられ、意識・無意識的に学習することに制約が生じます。
子供の問題を保護者が解決してしまうことは、聴覚障害児にとっては、問題を理解し、解決する機会を奪われることとなり、説明や経験の機会の少なさは他者理解の機会も奪われてしまうことになります。
青年期における聴覚障害仲間との遊びや交流はパーソナリティの発達に重要であるといわれています。
大人は聴覚障害児にわかりやすく話そうとし、ことばによるやりとりの言語的・認知的複雑さを軽減しようとすることは、聴覚障害児が社会的・情緒的な状態や特性について学ぶ機会を制限し、また、より高高な言語を学ぶ機会も制限することになります。
聴覚障害児の認知能力に関する認識は、1910年代の「聴覚障害児耳認知は劣っている」という見解から、1960年代の「聴覚障害児耳認知は具体的である」という見解を経て、現在の考え方である「聴覚障害児耳認知は正常である」という見解に至っています。
加えて、最近では、聴覚障害児と聴児耳認知能力の差は、単なる遅れではなく、情報の受容や言語様式の違いによる発達の背景が異なることから生じた相違であるといった見解となっています。
聴覚障害児に対する知能測定上の困難さは、既存の知能検査は聴覚を正常に使用できる聴者が使用することを前提に作られており、そのため、検査項目として提示される課題の多くは、聴力を必要とします。
それに加え、言語性知能検査を図る際には、検査に対する指示内容や検査内容の理解が必要であり、言語的遅れのために、その理解が難しい聴覚障害児が多いのが現状です。
聴覚障害児が用いる符号化は、視覚的・聴覚的・手話言語・指文字・重複的符号化など多様です。一方、聴児は主に視覚的・聴覚的符号化を用います。
手話を使用する聴覚障害児は、視覚的(空間的)符号化を用いる傾向があります。
手話的符号化は、手話を使用する全ての人が活用できるのか、あるいは手話を使用する聴覚障害児に限られるのかは現在のところ究明されていません。
音声を使用する聴覚障害児は音声的符号化に依存する傾向が見られます。
聴覚障害児は家庭でも学校でも守られる環境の中で育てられることが多く、他者(大人)の手助けなしで、自ら解決しようと努力することこそが重要です。
障害の有無にかかわらず、通常の認知機能が13歳で発達すると言われるが、実行機能は、青年期初期にあたる15歳頃まで発達します。
実行機能は、注意、学習、記憶のような低いレベルの認知活動を制御し、メタ認知、感情、思考、行動も制御します。
実行機能の発達には、豊かな言語環境とその発達が必要であり、言語スキルが未熟な子供は実行機能が遅れる可能性があるとされています。
聴覚障害児の基本的認知力は聴児と同じです。
認知発達は、言語とその関連知識により、成し遂げられる部分が多く、言語に大いに依存していると言えます。
聴覚障害児の言語様式は、音声言語、手話言語、文字言語など、多様であり、この多様性が認知的違いをもたらします。
大人の場合、幼児に比べて、認知領域と言語領域は重なる部分が多く、言語発達に遅れを示す聴覚障害児の場合は、認知発達においても遅れを示す可能性があり、年齢の増加に伴い、その差は大きくなります。
聴覚障害児においても、生後初期の発声はあり、過渡的喃語の出現時期や、出現頻度には聴児との差はほとんどありません。
一方で、「規準喃語」およびそれ以降の「ジャーゴン」や「有意味語」の表出は、聴児に比べて遅れが見られます。
周囲で話される言語音の特性を含む規準喃語の発声は、聴覚フィードバックに基づく学習経験による影響が強いことから、聴覚障害の影響を受けやすいと言えます。
生後2~3ヶ月頃、大人からあやされた時などに、明るい声を出す様子が観察されます。
生後6ヶ月頃、保護者の声が聞こえると、その声に応じて乳児も声を出すようになります。
生後7ヶ月頃、要求があるときに声を出して親の注意を引くといった、コミュニケーションの手段としての音声の表出へと変化していきます。
生後9ヶ月以降、対象に対する注意を他者と共有する、「共同注意」が成立していきます。
1歳前後になると様々な指さしの使い方をするようになります。
言語の表出はまだ少なくとも、指さしと合わせて、視線や表情、発声、身振りなどにより、コミュニケーションが活発になっていきます。
聴覚障害児にとって、獲得が容易な語と、獲得が困難な語があります。
視覚的に対象や行為が分かる、名詞や動詞などの具体的な意味を表す単語は獲得しやすいとされています。
一方、抽象的な言葉、擬態語や擬音語、自身の生活に関連が薄い語彙などは獲得が困難です。
話し合い活動などの多様な言語活動、教科学習、読書などを通して、学習言語の習得を目指すという点は、児童期の言語指導のポイントです。
幼児期は、日常の行動や経験に沿って、生活言語を育てていくことがポイントとなります。
日常生活では、自然な気持ちや行動に沿った言葉に触れて覚えていくチャンスとなっています。
言葉掛けでは、絵や写真、事物の一部など、視覚的な補助教材を用意しておくことも必要です。
また、子供同志で絵日記を見せ合って、自分の経験について先生や友達と会話をする活動を取り入れ、他者と経験を共有する機会を設けることが大切です。
一般的には、40dB以上の中等高難聴となると補聴器が必要になるとされています。
ただし、聴力レベルが35dB程高耳軽高難聴であっても、言語習得期にある幼児・児童や、中学生や高校生、成人では会議などで会話を正確に聞き取ることが必要で、かつ聞き返
しが許されない状況などにある場合は、補聴器装用を選択する場合もあります。
教室環境について、ドア耳開閉時や机・椅子の移動時など、不快な音に対しての感じ方も聞こえる人とは違うため、教室内の騒音を小さくする配慮が必要です。
授業時耳配慮について、教室での席は教師のロが見える位置が望ましいです。黒板を向きながら話さず、話すときは口が見えるように、なるべく前を向いて話すことが大切です。話を聞く際に、補聴援助システムの活用も効果的である場合が多いです。
耳鼻咽喉科のかかりつけ医師を決めて、聴力低下の可能性があるため、良く聴こえる側の耳も、聴覚管理をするように指導します。
一側性難聴の子供は、「両耳が聞こえにくい」と思われるのではなく、「片耳が聞こえにくいこと」を周りから理解され難いということがあります。
難聴を知られたくない気持ちと、聞こえにくさを理解してほしい気持ちのジレンマがあります。
軽高・中等高難聴児においては、早期診断により、乳幼児期から早期に補聴器装用が開始されることが増加しています。
保護者は、早期からの療育指導により、難聴に関する情報提供を受けている場合が多いと考えられます。
一側性難聴児では、補聴器を装用していないことが多くあります。外見に相違がないことから、難聴であることを開示しにくく、水面下に心理的課題が継続するような状況が推測され、周囲の理解を得にくいことなど、心理的な負担も増大している可能性も考えられます。
APD評価においては、聴覚耳みではなく、発達、心理面など様々な可能性を考えた多角的な評価が必要となります。
このため、聴覚耳み、脳機能だけといった偏った評価ではなく、総合的に行うことが重要です。
APDの場合には、聴力は正常であることから、音を増幅させる補聴器は利用できません。
補聴器ではなく、送信機の声を直接受信機に送る「補聴援助システム」が有用な場合が多いです。
APDの症状については、長い時間悩んできた方も多いため、まずは症状を受け止め、受容すること、理解することが重要です。
日常生活を送る上では、周りの方の理解を促すことも重要になります。
周囲から理解されることで、心理的な負荷は軽くなり、安心感につながり、それだけでも楽になる方もいます。
新生児期から3歳頃までを、言語獲得の敏感期」または「適時期」とみなす考え方があります。
乳幼児は、密着した親子関係の中で、言語によるコミュニケーションの基盤を築いていく時期であり、言語学習に適していると言えます。
しかし、難聴の発見や対応が遅れたことで、言語習得の可能性が制約されるというものではありません。
日本国内では、2000年以降、新生児聴覚スクリーニング検査耳普及により、出産分娩直後の新生児期に、難聴耳発見が可能になりました。
遅くとも「生後1か月」までに早期発見することを目標としています。
その後、生後3か月までに早期診断、生後6か月までに早期療育開始という「1-3-6ルール」が推奨されています。
新生児聴覚スクリーニング検査で見つけられる中等度以上の両側性難聴は、学童期までに発見可能な難聴のうちの約6割であるとされています。
新生児聴覚スクリーニング検査では、進行性難聴、遅発性難聴の場合は、新生児期には発見できません。
そのため、乳幼児健康診査などの場や、家族や保育所、幼稚園での観察で発見する必要があります。
周産期周辺に生じる難聴は、NICUで耳新生児の状態やその時の処置などに難聴のハイリスク要因があると報告されています。
難聴が遅発性や進行性で高度・重度の難聴となる場合や、高音障害型である可能性があります。
そのため、これに該当する子供に対しては、その時点で難聴がない場合にも、定期的に聴覚検査を受けることが勧められています。
また、保護者にも子供の日常の音に対する反応や言語発達の耳様子などをよく観察してもらい、補聴や療育・教育の開始が遅れないよう注意が必要になります。
特別支援学校(聴覚障害)の乳幼児教育相談では、これまで高度・重度難聴児への相談が主でしたが、新生児聴覚スクリーニング検査普及後、軽度・中等度難聴児も多く相談に訪れるようになりました。
リファーとなった乳幼児の多くが、聴覚障害の程度に関わらず乳幼児教育相談に訪れています。
視覚障害教育領域 <心理、生理及び病理に関する科目>

スポンサーリンク
視覚は、「遠隔感覚」といわれ、触覚や味覚といった接触感覚と比較して、遠くの広い範囲の情報を一度に得ることができる感覚です。
視力が同じであったとしても、実際の見え方はそれぞれ異なっています。
見えにくいという状況が視覚障害児の発達に影響を与える事項として、「行動の制限」、「情報入手の制限」、「模倣の困難さ」、「視覚障害児に対する社会の態度」などがあります。
視覚が使えない、あるいは不十分にしか使えない場合は、視覚以外の聴覚、触覚、嗅覚等の諸感覚を有効に活用することが大切になります。
視覚障害のある子供の話し言葉の獲得について、健常児と比較した場合、顕著な遅れはないと言われています。
眼球の外側は、外膜、中膜、内膜で構成されています。
光は眼球の水晶体で屈折しますが、角膜でも屈折します。
眼球の虹彩には房水を産生する機能はありません。
房水を産生するのは毛様体です。
網膜の錐体は、網膜中心部の中心窩の部分で、他の部分より突出して多くあります。
なお、このことが、網膜の中心窩で視力が高いことの理由です。
水晶体は遠くを見る時には厚みを減じ、近くを見る時には厚みを増します。
右眼の網膜右側からの信号は、視交叉で交差せずに大脳の右側に到達します。
右眼の網膜左側からの信号は、視交叉で交差して、脳の左側に到達します。
中枢性視覚障害の子供には、特定の色への選好があること、光や動く物をよく見ること、複雑な対象や、複雑な背景における対象の視認が難しいこと等、種々の視知覚の特性が
みられますが、物を提示した際、視覚的に反応するまでに時間がかかるという特性を示す場合もあります。
結膜は眼球と眼瞼を連結しています。
視力の値を算出する際の視角の単位は「分」です。
ちなみに、「分」は「度」の60分の1です。
3歳程度では、一般に、通常の視力表では「読み分け困難」が生じるため、一つのカードに一つの視標が印刷されているものを用いて、字ひとつ視力を検査します。
0.01未満の視力の測定方法で、検査距離を調べるのは、手動弁ではなく、指数弁です。
即ち、指の数が分かった距離を含めて、10cm指数、20cm指数等とします。
中心視野の測定で、盲点が検出されることは正常です。
なぜなら、盲点は網膜の視神経乳頭の部分に対応するものであり、視神経乳頭には神経線維しかなく、光の刺激を受容する機能はないからです。
眼疾患の種類や状態から視野の状態を推測することも、ある程度はできる場合があります。例えば、網膜のどの部分が障害されているかによって、視野のどの部分が欠損しているか推測できることがあります。
また、虹彩欠損で下方の脈絡膜が欠損している場合、上方の視野が欠損していることが推測できます。
近視とは、無調節時に、平行光線が網膜の前方に結像する場合のことですが、軸性近視では、眼軸長が長くなっているため、網膜の前方に結像しています。
遠視で無調節の場合、非常に遠方の対象は網膜の後ろに結像しており、焦点は合っていません。
対象が近くなっても、焦点は、より後方へと移動するだけなので、やはり焦点は合いません。
近点よりも眼に近い対象は明視することはできません。
近点とは、どこまで近い距離まで明視できるかを示すものです。
衝動性眼球運動では、眼の固視点は滑らかには変化せず、飛び飛びに変化します。
眼の固視点が滑らかに変化するのは、滑動性眼球運動においてです。
斜視の場合、両眼視の異常が生じることがあります。
触・圧覚と振動覚の4種の機械受容単位では、受容野の大きいものと小さいものがあります。
SAIとFAIは受容野が小さく、より微細な刺激に応答できます。
指先では機械受容単位のFAIとSAIを合わせた密度が高く、指の指先以外の部分、掌の順で、密度が低くなっています。
このことが、指先での空間分解能の高さの要因であると考えられます。
運動感覚は、身体や身体各部の位置、運動の他、姿勢の状態が分かる感覚であり、手指の姿勢の状態の知覚にも関与しています。
体性感覚野は大脳の頭頂葉にあり、中心溝の後ろの部分です。
なお、後頭葉には視覚の中枢があります。
加齢によって手指における触覚の空間分解能が低下することが知られています。
なお、このことが、中途視覚障害者の点字習得を困難にする要因の一つではないかと考えられます。
眼の屈折は、正視、遠視、近視、乱視に分けられます。
これらのうち、正視以外を総称して屈折異常と呼びます。
矯正されていない近視や遠視、あるいは水晶体による調節が加わることは眼の光学系が変化することで、結果としてピントが合う距離や網膜像の大きさが変化します。
矯正眼鏡は、屈折異常を矯正し正視と同等の屈折状態とするためのものです。矯正レンズの作用により、ごくわずかな対象の拡大、縮小がありますが、本来の作用ではありません。
近視や遠視等、未矯正の屈折異常があり、手持ち型拡大鏡を眼から離して用いる場合は、書籍等の対象と手持ち型拡大鏡の距離、拡大鏡と眼との距離に制限があります。
ケプラー型の単眼鏡を未矯正の近視眼で用いた場合、未矯正の近視眼は正視眼に凸レンズが加わった状態と考えられます。
眼疾患とは視覚器各部の疾患のことです。
視覚器は、眼球の他、視神経(視路)、視中枢、眼球付属器で構成されていますので、眼疾患とは、これら各部の疾患です。
屈折の機能が損なわれて視力低下が生じるのは角膜や水晶体です。
虹彩の疾患では、光の調節ができなくなって視力低下が生じることがあります。
先天白内障で水晶体摘出を行った場合、その眼は強度の遠視になります。
そのため、凸レンズでの矯正が必要となります。
脈絡膜欠損では、脈絡膜の下方が欠損します。
これによって、視野の上方が欠損します。
白子症には、黄斑低形成が伴います。
網膜色素変性では、視野の障害としては、まず輪状暗点が生じます。
視神経委縮には、網膜色素変性等による網膜症性の視神経委縮もあります。
虹彩欠損もしくは脈絡膜欠損には、通常、小眼球が伴います。
なお、虹彩欠損や脈絡膜欠損は、眼球の下方に起こるものですので、この場合は上方の視野障害が生じます。
第1次硝子体過形成遺残では、一般に、後部型のほうが先天鎌状網膜剥離という網膜剥離を伴うため、視力は不良です。
屈折異常弱視は、近視の場合よりも遠視の場合に生じやすいものです。
近視の場合は、視距離が近距離の場合は焦点が合いやすいために起こりにくくなっています。
これに対して、遠視では、近距離を含めて、どの距離でも焦点が合いにくいため、屈折異常弱視になりやすいとされています。
視覚認知の能力を高めるためには、できるだけ多くの視経験を積んでいくことが非常に大切です。
また、本のように弱視児が手元に引き寄せてじっくり見ることができるものは、比較的正確な視覚パターンを形成しやすいです。
弱視教育では、これまでの経験や体験に基づいて予測を働かせながら見ることのできる、「見えないものまで見ることができる段階」まで指導することが求められます。
視覚によって明確に外界を認知するためには、視覚認知能力の向上とあわせて、環境を整えたり、視覚補助具を活用したりといった外的条件の整備が大切です。
フロスティッグ視知覚発達検査は、障害のない幼児児童の視覚認知の発達を調べるためにも活用されています。
フロスティッグ視知覚発達検査の実施者には、検査の問題や採点基準について熟知していることが求められます。
夜盲は、暗順応の障害で、暗いところで見えない状態となります。
これは、網膜の桿体細胞の機能異常で、桿体細胞の機能低下を起こす眼疾患の代表的なものとして、網膜色素変性症があります。
網膜の暗順応障害以外にも、暗いところに眼が慣れない場合があります。
それは瞳孔の異常です。
瞳孔の調節ができず、網膜には暗順応障害がないのに、網膜に少ししか光が当たらないため暗いところでは見えにくいということがあります。
人間の眼で見える領域の光を「可視光線」と呼びます。
この領域からさらに波長が長くなると、赤外線域になり、逆に波長が短くなっていくと紫外線域になりますが、この領域は人間の眼には見えません。
錐体細胞は、網膜の中心部に最も多く分布しているので、視野の中心部は色覚が最も良いのです。
日常生活空間には、物体どうしが互いに重なり合い、他の物体に隠されることによって部分的に見見領域が生じます
しかし、私たちは隠された部分を補って物体全体の形状を認識することができます。
このように部分的に欠けた視覚情報を補って対象全体の形状を知覚する能力を「視覚的補完」といいます。
皮膚感覚と運動感覚は別種の感覚です。
皮膚感覚には、触・圧覚の他、振動覚、温・冷覚、痛覚が含まれます。
触覚(触・圧覚)の受容器は、視覚の受容器とは異なり、物が皮膚に触れて力が加わることでしか働かないので、触覚(触・圧覚)では、その時々に手指、足裏などが触れている部分の情報しかとれません。
このような意味で、触覚は「接触感覚」であるといいます。
視空間では、触空間とは異なり、同じ大きさの物でも距離によって網膜像の大きさが変化するため、同じ物でも遠くの物ほど小さく見える等、物の大きさが変化します。
視空間では、触空間とは異なり、物の面の形の網膜への投影の状況が視点や物の向きによって変化することで、網膜上での形が変化するため、視点や物の向きによって物の面の形が変化します。
触覚の空間解像度は2点別閾の値としては指先でも2mm程度であり、視覚の空間解像度(視力)では、1.0の視力で50cmの距離から0.15mm、30cmの距離からでは0.09mm離れているものが離れていると分かります。
触覚の場合の触野の大きさは、その時々に手や足が触れている範囲となるので、視野と比較すれば小さいです。
盲児の場合、物の輪郭の情報を触覚的に十分にとっているとは限らないので、その輪郭で表した線図・線画で、正面や側面からとらえて表した図であっても容易に理解されるとは限りません。
知能についての統計的な定義は現在でも存在せず、研究者や研究分野によっても、様々な定義や観点があります。
検査結果の得点が何点であったかも重要ではありますが、「なぜ、そのような点数になったのか」を考えることがより大切です。
視覚障害児と晴眼児に共通の検査を実施することは現実的には難しく、一部の下位検査を通じて得られた検査結果も、視覚障害児の知能の一面を表しているに過ぎないことに留意が必要です。
触覚による記憶には、視覚や聴覚による記憶とは異なる特徴があります。
視覚障害者の場合、空間全体というよりも、いくつかの継時的な内的表象が繋ぎ合わさって、空間の表象が形成されやすいという特徴があります。
発達における通常の環境とは、視覚的に把握できる環境という意味も含んでいると考える必要があります。
その意味では、見えない、あるいは不十分にしか見みえない視覚障害児が置かれている環境は、通常の環境と言うことはできません。
盲児の場合、音だけでは、その対象がどのようなものかよく分からないということがあります。
例えば、ベルの音だけしても、盲児の場合は、晴眼児の場合のように、見て、その形や色などの情報を得ることができるわけではないので、それがベルであると分かるとは限らないということがあります。
視覚障害児では、一般に、運動・姿勢の調整能力の発達は遅れます。
その理由としては、晴眼児では、自信の身体の動作や姿勢を視覚的に把握しながら、また、外界の対象を見て基準として用いることで動作や姿勢のコントロールを行うことができますが、盲児の場合は、それはできませんし、弱視児の場合も、よく見えていないために難しい場合があるためと考えられます。
座位や歩行、子供用の椅子に自ら座ること、一段ごとに足をそろえながら階段を上がること、走ったりジャンプしたりという、晴眼児では身体の運動や姿勢の調整に関わる各種の運動経験を積んでいくことが、その調整能力の発達につながります。
盲児においても、安全に配慮しながら、そのような経験をするように図っていくことが大切であると言えます。
立体物の触覚的理解から、2次元の触図の理解に進むのは、かなり飛躍があることであると考えられます。
なぜなら、ある立体物を表した触図を触って得られる情報と、立体物を触って得られる情報は一般に一致しないからです。
一般に一致しないというのは、例えば、触図が立体の輪郭を線として表したものであれば、それを理解するためには、その線に対応する立体物の輪郭をたどって理解する必要がありますが、日常生活上は、そのような輪郭をたどる動きはあまり起こりませんし、あまり必要でもないからです。
障害物知覚とは、聴覚情報に基づいて対象(歩行途中での障害物等)を知覚することです。この場合、対象から反射される音の情報を利用していて、対象に近づくと、ドップラー効果によって、音のピッチ(音の高さ)が上がることが手掛かりになっていると言われてい
ます。
立体視の機能により、対象までの距離の情報を利用することができるため、眼で対象を見て手をのばすことが上手にできるようになります。
生後早期の子供は、対象の部分的な特徴、例えば対象の輪郭の一部分を知覚するのみですが、やがて、対象の全体を十分に走査する(視覚的に探索する)ようになり、さらには、各部分を統合して全体として理解するようになると言われています。
視覚障害児において、いったん音声言語が獲得されれば、その言語発達は急速に進むと言われています。
その理由として、やがては、音声言語の発達において聴覚の役割が大きくなる、即ち、他者が言葉を発する様子が見えなくても、他者の音声を模倣することが可能となってくるからだと言われています。
自己肯定感(self esteem)とは、自分を価値のある人間として認めることだとされています。
この自己肯定感の発達については、両親や家族に受け入れられること、学校では教師に期待されること、同年代の子供達に受け入れられること等、社会性の発達も関係していま
す。
特総研の試験概要と試験対策
試験の概要
試験は、どちらの科目もマークシートになります。
共通一次試験を受けた身でも、あれから40年近く立つとマークシートの印を塗る作業も苦になります。なにより目が疲れます。できるなら早めの受験をお勧めします。
試験の合格率

昔のデータになりますが、<心理、生理及び病理に関する科目>は、<教育課程及び指導法に関する科目>より、合格率が低いかと思います。
わたしも受験した感覚では、この合格率通りだなと感じました。
試験問題とその配点
聴覚障害教育領域 <心理、生理及び病理に関する科目>、聴覚障害教育領域 <心理、生理及び病理に関する科目の両方とも問題数は40問です。
40問のうち2択の問題が30問、3択の問題が10問となります。
当然100点満点と思われるので、
【配点Aのパターン】
2択の問題30問がひとつ2点で、配点 60点
3択の問題10問がひとつ4点で、配点 40点
総配点 100点
2択の問題30問がひとつ3点で、配点 90点
3択の問題10問がひとつ1点で、配点 10点
総配点 100点
のどちらかと思われます。
ノー勉で臨んだとすると・・・
仮に、何も知識がなく、適当に付けた場合、3択は3分の1で正解、そして2択は2分の1で正解とする考え、大雑把に計算すると以下のようになります。
【配点Aのパターン】
2択の問題30問がひとつ2点で、配点 60点 ・・・ 約30点
3択の問題10問がひとつ4点で、配点 40点 ・・・ 約13点
総配点 100点 ・・・ 約43点
【配点Bのパターン】
2択の問題30問がひとつ3点で、配点 90点 ・・・ 約45点
3択の問題10問がひとつ1点で、配点 10点 ・・・ 約 3点
総配 点100点 ・・・ 約48点
ノー勉でも、40数点取れる計算になります。
合格点は、何点かわかりませんが、そんなに難しい試験ではないことがわかります。
試験終了後、解答がネットに公開されるので、自己採点しました。
私の『聴覚障害教育領域 <心理、生理及び病理に関する科目>』結果
【配点Aのパターン】
2択の問題30問がひとつ2点で、配点 60点 ・・・ 24問正解 48点
3択の問題10問がひとつ4点で、配点 40点 ・・・ 6問正解 24点
総配点 100点 ・・・ 30問正解 72点
【配点Bのパターン】
2択の問題30問がひとつ3点で、配点 90点 ・・・ 24問正解 72点
3択の問題10問がひとつ1点で、配点 10点 ・・・ 6問正解 6点
総配点 100点 ・・・ 30問正解 78点
私の『視覚障害教育領域 <心理、生理及び病理に関する科目>』結果
【配点Aのパターン】
2択の問題30問がひとつ2点で、配点 60点 ・・・ 23問正解 46点
3択の問題10問がひとつ4点で、配点 40点 ・・・ 7問正解 28点
総配点 100点 ・・・ 30問正解 74点
【配点Bのパターン】
2択の問題30問がひとつ3点で、配点 90点 ・・・ 23問正解 69点
3択の問題10問がひとつ1点で、配点 10点 ・・・ 7問正解 7点
総配点 100点 ・・・ 30問正解 76点
まとめ
膨大な動画をみるだけでは、結果が伴いません。何度も閲覧すれば理解が進むと思いますが、働きながらでは、そうもいきません。
動画を見て、何度も確認テストに挑戦し、さらにテストの解説を熟読するのが、一番のそして効率的な学習かと思います。
ちなみに、合格点が70点以下ならおそらく合格すると思います。
合格点が80点なら、また来年ということになります。
祝 合格
9月27日(火)にメールが届きました。
--------------------------------------
9月11日に実施した免許法認定通信教育単位認定試験について、
以下の結果となりましたのでお知らせします。
おって、学力に関する証明書を送付しますので、10月中旬までに
届かないようでしたら、免許法認定通信教育オフィスまでご連絡ください。
・視覚障害児の心理、生理及び病理 合格
・聴覚障害児の心理、生理及び病理 合格
--------------------------------------
なんとか合格できました。
10月11日(火)合格通知が届きました。
これで2単位獲得です。
あと2単位取得することで、5障害1種の免状に昇格予定です。

スポンサーリンク












コメント